لایههای پوست
1404/03/14
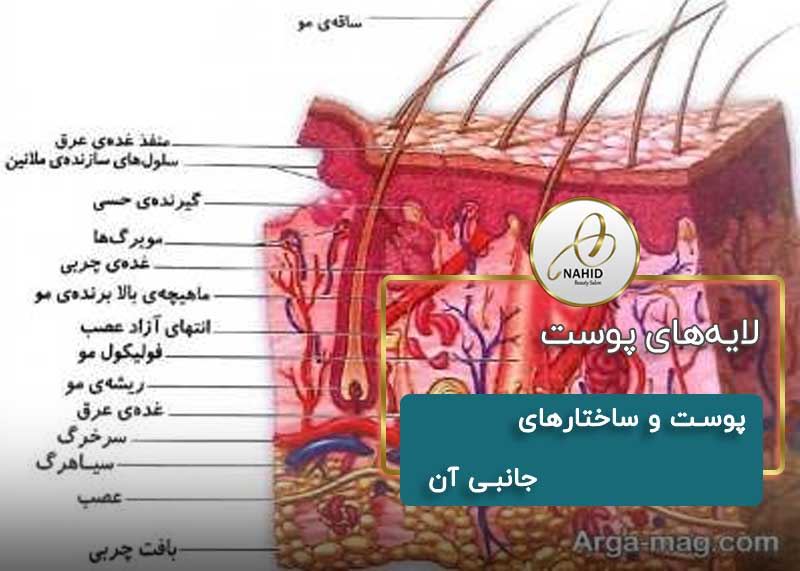
اگرچه ممکن است معمولاً پوست را به عنوان یک اندام در نظر نگیرید، اما در واقع از بافتهایی ساخته شده است که به عنوان یک ساختار واحد برای انجام عملکردهای منحصر به فرد و حیاتی با هم کار میکنند
پوست و ساختارهای جانبی آن، سیستم پوششی را تشکیل میدهند که محافظت کلی بدن را فراهم میکند. پوست از چندین لایه سلول و بافت ساخته شده است که توسط بافت همبند به ساختارهای زیرین متصل شدهاند (شکل 1).
 شکل 1. لایههای پوست. پوست از دو لایه اصلی تشکیل شده است: اپیدرم، که از سلولهای اپیتلیال فشرده تشکیل شده است، و درم، که از بافت همبند متراکم و نامنظمی تشکیل شده است که رگهای خونی، فولیکولهای مو، غدد عرق و سایر ساختارها را در خود جای داده است. در زیر درم، هیپودرم قرار دارد که عمدتاً از بافتهای همبند شل و چربی تشکیل شده است.
شکل 1. لایههای پوست. پوست از دو لایه اصلی تشکیل شده است: اپیدرم، که از سلولهای اپیتلیال فشرده تشکیل شده است، و درم، که از بافت همبند متراکم و نامنظمی تشکیل شده است که رگهای خونی، فولیکولهای مو، غدد عرق و سایر ساختارها را در خود جای داده است. در زیر درم، هیپودرم قرار دارد که عمدتاً از بافتهای همبند شل و چربی تشکیل شده است.
لایه عمیقتر پوست به خوبی رگ دار است (دارای رگهای خونی متعدد است). همچنین دارای رشته های عصبی حسی، خودکار و سمپاتیک متعددی است که ارتباط با مغز و از مغز را تضمین میکنند.

اپیدرم
اپیدرم از اپیتلیوم سنگفرشی مطبق و کراتینیزه تشکیل شده است. این اپیتلیوم بسته به محل قرارگیری در بدن، از چهار یا پنج لایه سلول اپیتلیال تشکیل شده است. هیچ رگ خونی درون خود ندارد (یعنی بدون رگ است). پوستی که چهار لایه سلول دارد، "پوست نازک" نامیده میشود. این لایهها از عمق تا سطح عبارتند از: لایه پایه، لایه خاردار، لایه دانهدار و لایه شاخی. بیشتر پوست را میتوان به عنوان پوست نازک طبقهبندی کرد. "پوست ضخیم" فقط در کف دستها و کف پاها یافت میشود. این پوست یک لایه پنجم به نام لایه شفاف دارد که بین لایه شاخی و لایه دانهدار قرار گرفته است (شکل 2).

شکل 2. پوست نازک در مقابل پوست ضخیم. این اسلایدها برشهای عرضی اپیدرم و درم (الف) پوست نازک و (ب) پوست ضخیم را نشان میدهند. به تفاوت قابل توجه در ضخامت لایه اپیتلیال پوست ضخیم توجه کنید. از بالا، LM × 40، LM × 40. (میکروگرافها توسط هیئت مدیره دانشکده پزشکی دانشگاه میشیگان © 2012 ارائه شده است)
سلولهای موجود در تمام لایهها به جز لایه پایه، کراتینوسیت نامیده میشوند. کراتینوسیت سلولی است که پروتئین کراتین را تولید و ذخیره میکند. کراتین یک پروتئین فیبری درون سلولی است که به مو، ناخن و پوست خاصیت سختی و مقاومت در برابر آب میدهد. کراتینوسیتهای موجود در لایه شاخی مرده هستند و مرتباً ریزش میکنند و توسط سلولهای لایههای عمیقتر جایگزین میشوند (شکل 3).

شکل 3. اپیدرم. اپیدرم یک اپیتلیوم است که از چندین لایه سلول تشکیل شده است. لایه پایه از سلولهای مکعبی تشکیل شده است، در حالی که لایههای بیرونی سلولهای سنگفرشی و کراتینیزه هستند، بنابراین کل اپیتلیوم اغلب به عنوان اپیتلیوم سنگفرشی مطبق کراتینیزه توصیف میشود. LM × 40. (میکروگراف ارائه شده توسط Regents of University of Medical School © 2012)
طبقه بازال
لایه پایه (که لایه ژرمیناتیوم نیز نامیده میشود) عمیقترین لایه اپیدرمی است و اپیدرم را به لایه پایه متصل میکند که در زیر آن لایههای درم قرار دارند. سلولهای لایه پایه از طریق الیاف کلاژن در هم تنیده که به آن غشای پایه میگویند، به درم متصل میشوند. یک برآمدگی یا چین انگشت مانند، که به عنوان پاپیلای پوستی (جمع = پاپیلای پوستی ) شناخته میشود، در قسمت سطحی درم یافت میشود. پاپیلای پوستی استحکام اتصال بین اپیدرم و درم را افزایش میدهد. هرچه چین خوردگی بیشتر باشد، اتصالات ایجاد شده قویتر است (شکل 4).

شکل 4. لایههای اپیدرم. اپیدرم پوست ضخیم دارای پنج لایه است: لایه پایه، لایه خاردار، لایه دانهدار، لایه شفاف و لایه شاخی.
لایه پایه، یک لایه واحد از سلولها است که عمدتاً از سلولهای پایه ساخته شده است. سلول پایه، یک سلول بنیادی مکعبی شکل است که پیشساز کراتینوسیتهای اپیدرم است. تمام کراتینوسیتها از این لایه واحد سلولی تولید میشوند که دائماً در حال میتوز برای تولید سلولهای جدید هستند. با تشکیل سلولهای جدید، سلولهای موجود به صورت سطحی از لایه پایه دور میشوند. دو نوع سلول دیگر در بین سلولهای پایه در لایه پایه پراکنده شدهاند. اولین نوع، سلول مرکل است که به عنوان گیرنده عمل میکند و مسئول تحریک اعصاب حسی است که مغز آن را به عنوان لمس درک میکند. این سلولها به ویژه در سطوح دستها و پاها فراوان هستند. نوع دوم، ملانوسیت است ، سلولی که رنگدانه ملانین را تولید میکند. ملانین به مو و پوست رنگ میدهد و همچنین به محافظت از سلولهای زنده اپیدرم در برابر آسیب اشعه ماوراء بنفش (UV) کمک میکند.
در جنین در حال رشد، اثر انگشت در محل اتصال سلولهای لایه پایه به پاپیلاهای لایه زیرین پوست (لایه پاپیلاری) تشکیل میشود و در نتیجه شیارهایی روی انگشتان شما ایجاد میشود که شما آنها را به عنوان اثر انگشت میشناسید. اثر انگشت برای هر فرد منحصر به فرد است و برای تجزیه و تحلیلهای پزشکی قانونی استفاده میشود زیرا الگوها با فرآیندهای رشد و پیری تغییر نمیکنند.
لایه خاردار
همانطور که از نامش پیداست، لایه خاردار به دلیل زوائد سلولی بیرونزدهای که از طریق ساختاری به نام دسموزوم به سلولها متصل میشوند، ظاهری خاردار دارد . دسموزومها به یکدیگر متصل میشوند و پیوند بین سلولها را تقویت میکنند. جالب است بدانید که ماهیت «خاردار» این لایه، حاصل فرآیند رنگآمیزی است. نمونههای اپیدرم رنگآمیزی نشده، این ظاهر مشخص را نشان نمیدهند. لایه خاردار از هشت تا 10 لایه کراتینوسیت تشکیل شده است که در نتیجه تقسیم سلولی در لایه پایه تشکیل شدهاند (شکل 5). در میان کراتینوسیتهای این لایه، نوعی سلول دندریتیک به نام سلول لانگرهانس پراکنده شده است که با بلعیدن باکتریها، ذرات خارجی و سلولهای آسیبدیدهای که در این لایه رخ میدهند، به عنوان یک ماکروفاژ عمل میکند.
کراتینوسیتهای موجود در لایه خاردار پوست (stratum spinosum) سنتز کراتین را آغاز کرده و گلیکولیپید دفعکننده آب را آزاد میکنند که به جلوگیری از هدررفت آب بدن کمک میکند و پوست را نسبتاً ضد آب میسازد. با تولید کراتینوسیتهای جدید در بالای لایه پایه، کراتینوسیتهای لایه خاردار به داخل لایه دانهدار پوست (stratum granulosum) رانده میشوند.
لایه گرانولوزوم
لایه گرانولوزوم به دلیل تغییرات بیشتر در کراتینوسیتها هنگام خروج از لایه خاردار، ظاهری دانهدار دارد. سلولها (سه تا پنج لایه در عمق) مسطحتر میشوند، غشای سلولی آنها ضخیمتر میشود و مقادیر زیادی پروتئین کراتین، که فیبری است، و کراتوهیالین ، که به صورت گرانولهای لایهای در داخل سلولها تجمع مییابد، تولید میکنند (شکل 4 را ببینید). این دو پروتئین بخش عمدهای از توده کراتینوسیت را در لایه گرانولوزوم تشکیل میدهند و به لایه ظاهری دانهدار میدهند. هستهها و سایر اندامکهای سلولی با مرگ سلولها متلاشی میشوند و کراتین، کراتوهیالین و غشاهای سلولی را باقی میگذارند که لایه شفاف، لایه شاخی و ساختارهای جانبی مو و ناخن را تشکیل میدهند.
لایه لوسیدوم
لایه لوسیدوم یک لایه صاف و به ظاهر شفاف از اپیدرم است که درست بالای لایه گرانولوزوم و زیر لایه شاخی قرار دارد. این لایه نازک سلولی فقط در پوست ضخیم کف دست، پا و انگشتان یافت میشود. کراتینوسیتهایی که لایه لوسیدوم را تشکیل میدهند، مرده و مسطح هستند (شکل 4 را ببینید). این سلولها به طور متراکم با الیدن ، یک پروتئین شفاف غنی از لیپیدها، مشتق شده از کراتوهیالین، پر شدهاند که به این سلولها ظاهری شفاف (یعنی شفاف) میدهد و مانعی در برابر آب ایجاد میکند.
لایه شاخی
لایه شاخی سطحیترین لایه اپیدرم است و لایهای است که در معرض محیط بیرون قرار دارد (شکل 4 را ببینید). افزایش کراتینه شدن (که به آن شاخی شدن نیز میگویند) سلولهای این لایه، نام آن را به آن داده است. معمولاً 15 تا 30 لایه سلول در لایه شاخی وجود دارد. این لایه خشک و مرده به جلوگیری از نفوذ میکروبها و کمآبی بافتهای زیرین کمک میکند و یک محافظت مکانیکی در برابر سایش برای لایههای ظریفتر و زیرین فراهم میکند. سلولهای این لایه به صورت دورهای میریزند و توسط سلولهایی که از لایه گرانولوزوم (یا لایه لوسیدوم در مورد کف دست و پا) به بالا رانده میشوند، جایگزین میشوند. کل لایه در طول حدود 4 هفته جایگزین میشود. روشهای زیبایی، مانند میکرودرم ابریژن، به حذف مقداری از لایه خشک و بالایی کمک میکنند و هدف آنها حفظ ظاهر "تازه" و سالم پوست است.

درم
این میکروگراف لایههای پوست را در یک مقطع عرضی نشان میدهد. لایه پاپیلاری درم از بین انگشتان رو به پایین اپیدرم تیره رنگ امتداد مییابد. لایه پاپیلاری ظریفتر از لایه رتیکولار به نظر میرسد و از الیاف کوچکتر و متراکمتری تشکیل شده است. لایه رتیکولار سه برابر ضخیمتر از لایه پاپیلاری است و حاوی الیاف بزرگتر و ضخیمتری است. به نظر میرسد الیاف نسبت به لایه پاپیلاری شلتر هستند و برخی از آنها توسط فضاهای خالی از هم جدا شدهاند. هر دو لایه درم حاوی سلولهایی با هستههای تیره رنگ هستند.

شکل 6. لایههای درم. این اسلاید رنگآمیزی شده، دو جزء درم - لایه پاپیلاری و لایه مشبک - را نشان میدهد. هر دو از بافت همبند با الیاف کلاژن که از یکی به دیگری امتداد یافتهاند، ساخته شدهاند و مرز بین این دو را تا حدودی نامشخص میکنند. پاپیلهای پوستی که به داخل اپیدرم امتداد یافتهاند متعلق به لایه پاپیلاری هستند، در حالی که دستههای متراکم الیاف کلاژن در زیر متعلق به لایه مشبک هستند. LM × 10. (منبع: اصلاح کار توسط "kilbad"/Wikimedia Commons)
درم را میتوان «هسته» سیستم پوششی ( derma - = "پوست") در نظر گرفت، که با اپیدرم ( epi - = "روی" یا "روی") و هیپودرم ( hypo - = "زیر") متمایز است. این لایه شامل رگهای خونی و لنفاوی، اعصاب و سایر ساختارها مانند فولیکولهای مو و غدد عرق است. درم از دو لایه بافت همبند تشکیل شده است که یک شبکه به هم پیوسته از الیاف الاستین و کلاژن را تشکیل میدهند که توسط فیبروبلاستها تولید میشوند (شکل 6).
لایه پاپیلاری
لایه پاپیلاری از بافت همبند شل و آرئولار ساخته شده است، به این معنی که الیاف کلاژن و الاستین این لایه، یک شبکه شل را تشکیل میدهند. این لایه سطحی درم به داخل لایه پایه اپیدرم بیرون زده و پاپیلاهای پوستی انگشت مانند را تشکیل میدهد (شکل 6 را ببینید). در داخل لایه پاپیلاری، فیبروبلاستها، تعداد کمی سلول چربی (آدیپوسیتها) و تعداد زیادی رگهای خونی کوچک وجود دارد. علاوه بر این، لایه پاپیلاری حاوی فاگوسیتها، سلولهای دفاعی است که به مبارزه با باکتریها یا سایر عفونتهایی که به پوست نفوذ کردهاند، کمک میکنند. این لایه همچنین حاوی مویرگهای لنفاوی، الیاف عصبی و گیرندههای لمسی به نام اجسام مایسنر است.
لایه مشبک
در زیر لایه پاپیلاری ، لایه مشبک بسیار ضخیمتری قرار دارد که از بافت همبند متراکم و نامنظم تشکیل شده است. این لایه به خوبی رگزایی شده و دارای عصب حسی و سمپاتیک غنی است. لایه مشبک به دلیل شبکهای محکم از الیاف، مشبک (شبیه تور) به نظر میرسد. الیاف الاستین تا حدودی خاصیت ارتجاعی پوست را فراهم میکنند و حرکت را ممکن میسازند. الیاف کلاژن ساختار و استحکام کششی را فراهم میکنند و رشتههای کلاژن هم به لایه پاپیلاری و هم به هیپودرم امتداد مییابند. علاوه بر این، کلاژن با اتصال به آب، پوست را هیدراته نگه میدارد. تزریق کلاژن و کرمهای رتین-A به ترتیب با وارد کردن کلاژن خارجی یا تحریک جریان خون و ترمیم درم، به بازیابی تورگور پوست کمک میکنند.
هیپودرم
هیپودرم ( که لایه زیرجلدی یا فاسیای سطحی نیز نامیده میشود) لایهای است که مستقیماً زیر درم قرار دارد و پوست را به فاسیای زیرین (بافت فیبری) استخوانها و ماهیچهها متصل میکند. اگرچه تشخیص مرز بین هیپودرم و درم میتواند دشوار باشد، اما کاملاً جزئی از پوست نیست. هیپودرم از بافت همبند آرئولار، شل و دارای عروق خوب و بافت چربی تشکیل شده است که به عنوان روشی برای ذخیره چربی عمل میکند و عایق و ضربهگیر برای پوست فراهم میکند.
ارتباط روزمره: ذخیره لیپید
هیپودرم محل تجمع بیشتر چربیهایی است که افراد هنگام تلاش برای کنترل وزن خود نگران آن هستند. بافت چربی موجود در هیپودرم از سلولهای ذخیرهکننده چربی به نام آدیپوسیتها تشکیل شده است. این چربی ذخیرهشده میتواند به عنوان ذخیره انرژی عمل کند، بدن را برای جلوگیری از اتلاف گرما عایقبندی کند و به عنوان یک بالشتک برای محافظت از ساختارهای زیرین در برابر ضربه عمل کند.
محل رسوب و تجمع چربی در هیپودرم به هورمونها (تستوسترون، استروژن، انسولین، گلوکاگون، لپتین و سایر هورمونها) و همچنین عوامل ژنتیکی بستگی دارد. توزیع چربی با بالغ شدن و افزایش سن بدن ما تغییر میکند. مردان نسبت به زنان (سینهها، باسن، رانها و باسن) تمایل به تجمع چربی در نواحی مختلف (گردن، بازوها، کمر و شکم) دارند. شاخص توده بدنی (BMI) اغلب به عنوان معیاری برای چربی استفاده میشود، اگرچه این معیار در واقع از یک فرمول ریاضی که وزن (جرم) بدن را با قد مقایسه میکند، گرفته شده است. بنابراین، دقت آن به عنوان یک شاخص سلامت میتواند در افرادی که از نظر جسمی بسیار متناسب هستند، زیر سوال برود.
در بسیاری از حیوانات، الگویی از ذخیره کالری اضافی به عنوان چربی وجود دارد تا در مواقعی که غذا به راحتی در دسترس نیست، از آن استفاده شود. در بسیاری از کشورهای توسعهیافته، ورزش ناکافی همراه با دسترسی آسان و مصرف غذاهای پرکالری منجر به تجمع ناخواسته بافت چربی در بسیاری از افراد شده است. اگرچه تجمع دورهای چربی اضافی ممکن است برای اجداد ما که دورههای قحطی غیرقابل پیشبینی را تجربه میکردند، یک مزیت تکاملی بوده باشد، اما اکنون به یک بیماری مزمن تبدیل شده و یک تهدید عمده برای سلامتی محسوب میشود. مطالعات اخیر نشان میدهد که درصد نگرانکنندهای از جمعیت ما دارای اضافه وزن و/یا چاقی بالینی هستند. این نه تنها برای افراد مبتلا یک مشکل است، بلکه تأثیر شدیدی بر سیستم مراقبتهای بهداشتی ما نیز دارد. تغییرات در سبک زندگی، به ویژه در رژیم غذایی و ورزش، بهترین راهها برای کنترل تجمع چربی بدن هستند، به ویژه هنگامی که به سطحی میرسد که خطر بیماری قلبی و دیابت را افزایش میدهد.
رنگدانه سازی
رنگ پوست تحت تأثیر تعدادی رنگدانه، از جمله ملانین، کاروتن و هموگلوبین قرار دارد. به یاد داشته باشید که ملانین توسط سلولهایی به نام ملانوسیت تولید میشود که در سراسر لایه پایه اپیدرم پراکنده هستند. ملانین از طریق یک وزیکول سلولی به نام ملانوزوم به کراتینوسیتها منتقل میشود (شکل 7).
این شکل از دو نمودار در کنار هم تشکیل شده است. نمودار سمت راست، رشد پوست روشن و نمودار سمت چپ، رشد پوست تیره را نشان میدهد. در هر دو، یک ملانوسیت قهوهای در مرز بین درم و اپیدرم قرار دارد. ملانوسیت دارای یک هسته بزرگ و زائدههای شش انگشتی شکل است. این زائدهها به بین سلولهای لایه بازال میرسند. بخشهایی از زائدهها جدا شده و از میان پوست عبور میکنند. اینها ملانوزوم هستند. در نمودار سمت چپ، هم ملانوسیت و هم ملانوزومها حاوی ذرات ملانین هستند که به صورت نقاط تیره نشان داده شدهاند. ملانوزومها به سمت بالا و به لایههای بیرونی پوست حرکت میکنند و ملانین آزاد میکنند. در نتیجه، کراتینوسیتها در نمودار سمت چپ حاوی چندین ذره ملانین هستند که رنگ پوست را تیره میکنند. در پوست روشن، ملانوسیت حاوی هیچ ملانینی نیست. همچنان ملانوزومها را به لایههای بالایی پوست آزاد میکند. با این حال، این ملانوزومها حاوی هیچ ملانینی نیستند. بنابراین، پوست تیره نمیشود و روشن میماند.

شکل 7. رنگدانه پوست. رنگ نسبی پوست به میزان ملانین تولید شده توسط ملانوسیتها در لایه پایه و جذب شده توسط کراتینوسیتها بستگی دارد.
ملانین به دو شکل اصلی وجود دارد. یوملانین به رنگ سیاه و قهوهای وجود دارد، در حالی که فئوملانین رنگ قرمز ایجاد میکند. افراد با پوست تیره ملانین بیشتری نسبت به افراد با پوست روشن تولید میکنند. قرار گرفتن در معرض اشعه ماوراء بنفش خورشید یا سالنهای برنزه باعث تولید و تجمع ملانین در کراتینوسیتها میشود، زیرا قرار گرفتن در معرض آفتاب کراتینوسیتها را تحریک میکند تا مواد شیمیایی را ترشح کنند که ملانوسیتها را تحریک میکنند. تجمع ملانین در کراتینوسیتها منجر به تیره شدن پوست یا برنزه شدن آن میشود. این افزایش تجمع ملانین، DNA سلولهای اپیدرمی را از آسیب اشعه ماوراء بنفش و تجزیه اسید فولیک، یک ماده مغذی ضروری برای سلامتی و تندرستی ما، محافظت میکند. در مقابل، ملانین بیش از حد میتواند در تولید ویتامین D، یک ماده مغذی مهم دخیل در جذب کلسیم، اختلال ایجاد کند. بنابراین، میزان ملانین موجود در پوست ما به تعادل بین نور خورشید موجود و تخریب اسید فولیک و محافظت در برابر اشعه ماوراء بنفش و تولید ویتامین D بستگی دارد.
حدود 10 روز پس از قرار گرفتن در معرض آفتاب اولیه، سنتز ملانین به اوج خود میرسد، به همین دلیل است که افراد با پوست روشن در ابتدا دچار آفتاب سوختگی اپیدرم میشوند. افراد با پوست تیره نیز میتوانند دچار آفتاب سوختگی شوند، اما نسبت به افراد با پوست روشن محافظت بیشتری دارند. ملانوزومها ساختارهای موقتی هستند که در نهایت با ادغام با لیزوزومها از بین میروند. این واقعیت، همراه با کراتینوسیتهای پر از ملانین در لایه شاخی که از بین میروند، برنزه شدن را ناپایدار میکند.
قرار گرفتن بیش از حد در معرض آفتاب در نهایت میتواند به دلیل تخریب ساختار سلولی پوست منجر به چین و چروک شود و در موارد شدید، میتواند باعث آسیب کافی به DNA شود که منجر به سرطان پوست میشود. هنگامی که تجمع نامنظم ملانوسیتها در پوست وجود دارد، کک و مک ظاهر میشود. خالها تودههای بزرگتری از ملانوسیتها هستند و اگرچه اکثر آنها خوشخیم هستند، اما باید از نظر تغییراتی که ممکن است نشان دهنده وجود سرطان باشد، تحت نظر قرار گیرند (شکل 8).
پنج عکس از خالها. سه عکس بالایی خالهایی را نشان میدهند که کوچک، صاف و قهوهای تیره هستند. عکس پایین سمت چپ یک خال سیاه تیره را نشان میدهد که از پوست بیرون زده است. عکس پایین سمت راست یک خال بزرگ، برآمده و مایل به قرمز با موهای بیرون زده را نشان میدهد.

شکل 8. خالها از تجمع خوشخیم ملانوسیتها تا ملانوماها متغیر هستند. این ساختارها منظره پوست ما را تشکیل میدهند. (منبع: موسسه ملی سرطان)
نکات کلیدی
اختلالات سیستم پوششی
اولین چیزی که یک پزشک بالینی میبیند پوست است و بنابراین معاینه پوست باید بخشی از هر معاینه فیزیکی کامل باشد. اکثر اختلالات پوستی نسبتاً خوشخیم هستند، اما تعداد کمی از آنها، از جمله ملانوما، در صورت عدم درمان میتوانند کشنده باشند. چند مورد از اختلالات قابل توجهتر، آلبینیسم و ویتیلیگو، بر ظاهر پوست و اندامهای جانبی آن تأثیر میگذارند. اگرچه هیچکدام کشنده نیستند، اما ادعای خوشخیم بودن آنها، حداقل برای افراد مبتلا، دشوار است.
این عکس پشت گردن یک مرد را نشان میدهد. یک تکه بزرگ و تغییر رنگ داده پوست در پایین خط رویش مو وجود دارد. ناحیه تغییر رنگ داده از روی گوشها تا گونهها و به سمت جلوی صورت امتداد یافته است. سر و موهای صورت مرد عمدتاً خاکستری هستند، اما تکههای سفید مو در بالای پوست تغییر رنگ داده دیده میشوند.
شکل 9. ویتیلیگو. افراد مبتلا به ویتیلیگو دچار فقدان رنگدانه میشوند که منجر به ایجاد لکههای روشنتر پوست میشود. این بیماری به ویژه در پوستهای تیرهتر قابل توجه است. (منبع: کلاوس دی. پیتر)
آلبینیسم یک اختلال ژنتیکی است که (به طور کامل یا جزئی) بر رنگ پوست، مو و چشم تأثیر میگذارد. این نقص در درجه اول به دلیل ناتوانی ملانوسیتها در تولید ملانین است. افراد مبتلا به آلبینیسم به دلیل کمبود ملانین در پوست و موی خود، سفید یا بسیار رنگپریده به نظر میرسند. به یاد داشته باشید که ملانین به محافظت از پوست در برابر اثرات مضر اشعه ماوراء بنفش کمک میکند. افراد مبتلا به آلبینیسم به محافظت بیشتری در برابر اشعه ماوراء بنفش نیاز دارند، زیرا بیشتر مستعد آفتاب سوختگی و سرطان پوست هستند. آنها همچنین به دلیل کمبود رنگدانه در دیواره شبکیه، به نور حساستر هستند و مشکلات بینایی دارند. درمان این اختلال معمولاً شامل رسیدگی به علائم، مانند محدود کردن قرار گرفتن پوست و چشم در معرض نور ماوراء بنفش است. در ویتیلیگو ، ملانوسیتها در مناطق خاصی توانایی تولید ملانین خود را از دست میدهند، احتمالاً به دلیل واکنش خود ایمنی. این امر منجر به از دست دادن رنگ در لکهها میشود (شکل 9). نه آلبینیسم و نه ویتیلیگو مستقیماً بر طول عمر فرد تأثیر نمیگذارند.
سایر تغییرات در ظاهر رنگ پوست میتواند نشان دهنده بیماریهای مرتبط با سایر سیستمهای بدن باشد. بیماری کبد یا سرطان کبد میتواند باعث تجمع صفرا و رنگدانه زرد بیلیروبین شود و منجر به زرد یا یرقان شدن پوست شود ( jaune کلمه فرانسوی به معنای "زرد" است). تومورهای غده هیپوفیز میتوانند منجر به ترشح مقادیر زیادی هورمون محرک ملانوسیت (MSH) شوند که منجر به تیره شدن پوست میشود. به طور مشابه، بیماری آدیسون میتواند آزادسازی مقادیر اضافی هورمون آدرنوکورتیکوتروپیک (ACTH) را تحریک کند که میتواند به پوست رنگ برنزی تیره بدهد. افت ناگهانی اکسیژنرسانی میتواند بر رنگ پوست تأثیر بگذارد و باعث شود پوست در ابتدا خاکستری (سفید) شود. با کاهش طولانی مدت سطح اکسیژن، دئوکسیهموگلوبین قرمز تیره در خون غالب میشود و باعث میشود پوست آبی به نظر برسد، وضعیتی که به آن سیانوز میگویند ( kyanos کلمه یونانی به معنای "آبی" است). این اتفاق زمانی میافتد که تأمین اکسیژن محدود شود، مانند زمانی که کسی به دلیل آسم یا حمله قلبی در تنفس مشکل دارد. با این حال، در این موارد، تأثیر بر رنگ پوست هیچ ارتباطی با رنگدانههای پوست ندارد.
منبع :
https://courses.lumenlearning.com/suny-ap1/chapter/layers-of-the-skin/
https://blog.faradars.org//آناتومی-پوست//

دیدگاه خود را برای ما ارسال کنید